
“昨晚没睡好,今天感觉整个人都不对了。” 这句话几乎是每个人的生活日常,我们都知道睡眠会影响次日的精神状态,却忽略了它还在悄悄操控着人体的代谢健康,尤其是胰岛素抵抗——这一被称作 2 型糖尿病的 “前奏曲” 的关键指标。
当下,糖尿病已成为全球高发的慢性疾病,流行病学数据显示,全球约有 5.37 亿成年人罹患糖尿病,而中国更是名副其实的 “糖尿病大国”,患者人数超 1.4 亿位居世界首位。更值得警惕的是,糖尿病前期的患病率远高于此,大量人群正走在通往糖尿病的路上。在众多可干预的风险因素中,睡眠逐渐成为科研和临床关注的焦点,以往研究证实睡得太少或太多都会增加糖尿病风险,但工作日的最佳睡眠时长究竟是多少?周末补觉是弥补睡眠不足的救赎,还是扰乱代谢的陷阱?这些问题始终没有明确答案。
近日,一项发表在国际权威期刊BMJ Open Diabetes Research & Care上的大型观察性研究,为我们揭开了答案,研究精准定位出工作日睡眠时长与胰岛素抵抗指标eGDR关联的 “黄金分割点”——7 小时 18 分钟。

该研究依托 2009 年至 2023 年美国国家健康与营养调查的海量数据开展,共纳入 23475 名 20 至 80 岁的参与者,其中 10817 人提供了周末睡眠时长的详细信息,研究核心围绕eGDR(预估葡萄糖清除率)展开。
eGDR是评估胰岛素抵抗的可靠临床指标,理解起来十分简单:eGDR数值越低,代表胰岛素抵抗越严重,患上糖尿病的风险也就越高;eGDR数值越高,说明胰岛素敏感性越好,身体的代谢状态也越健康。本次研究中,参与者的中位eGDR为 8.23mg/kg/min,中位工作日睡眠时间为 7.50 小时,超 48.29% 的人会在周末进行补觉,周末中位睡眠时间达 8.00 小时。通过限制性立方样条模型、分段回归分析等复杂的统计建模方法,研究人员发现了一个清晰的规律:工作日睡眠时长与eGDR之间呈现显著的倒 U 形非线性关系,这也解释了以往研究中 “睡眠时间与糖尿病风险” 关系存在矛盾的原因——二者并非简单的线性关联,睡眠既不是越多越好,也不是越少越好,而是存在一个精准的 “最佳剂量”。
这个倒 U 形曲线的顶点,也就是对代谢最有利的工作日最佳睡眠时长,精确落在 7.32 小时(7 小时 18 分钟)。在这个阈值以下,每增加 1 小时的睡眠时间,eGDR就会显著升高(β=0.273,95% CI 0.224 至 0.322,p<0.001),意味着胰岛素抵抗会明显减轻;而一旦超过 7.32 小时,每多睡 1 小时,eGDR反而会显著下降(β=-0.222,95% CI -0.272 至 - 0.171,p<0.001),胰岛素抵抗随之加重。这一规律在不同人群中还表现出明显的异质性,其中女性、40-59 岁的中年人群以及体重指数≥30kg/m² 的肥胖人群,受到睡眠时长过度的影响更为显著,出现eGDR降低、胰岛素抵抗加重的情况更突出。而对于糖尿病患者来说,工作日睡眠不足 7.32 小时时,增加睡眠时间对提升eGDR的效果,比非糖尿病人群更为明显,这也意味着糖尿病患者的代谢健康,对睡眠时长的变化更为敏感。
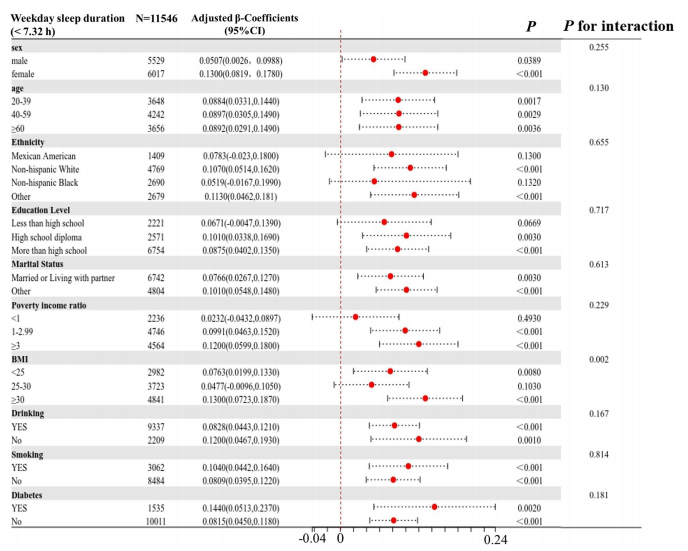
β-工作日睡眠<7.32小时组的eGDR系数与该组参与者特征的对比。BMI,体重指数;eGDR,估计葡萄糖清除率。
对于广大工作日睡不够的 “睡眠负债者” 而言,周末补觉是常见的补救方式,而这项研究也为周末补觉划出了明确的 “安全红线”:补觉可以,但务必适度,超过 2 小时的 “报复性补觉” 反而会得不偿失。研究数据显示,针对工作日睡眠不足 7.32 小时的人群,周末补觉 1-2 小时与eGDR升高显著相关(β=0.296,95% CI 0.107 至 0.484,p=0.002),能有效改善胰岛素敏感性;但补觉超过 2 小时,这种有益效果就会完全消失。更值得警惕的是,对于工作日已经睡够 7.32 小时的人群,若周末补觉超过 2 小时,会显著负向调节工作日睡眠与eGDR的关系(β=-0.568,95% CI -0.970 至-0.167,p=0.005),导致eGDR下降,反而诱发胰岛素抵抗。
这一发现彻底打破了 “睡眠越多越健康” 的朴素认知,研究人员解释,这一现象的核心原因在于过度补觉会造成睡眠节律紊乱,人为制造 “社交时差”,让大脑的中枢生物钟与肝脏、脂肪组织等外周代谢生物钟产生错位,进而引发低度炎症反应,干扰身体的代谢调节,最终损害胰岛素敏感性。
事实上,睡眠与代谢之间存在着双向的调节关系,二者相互影响、相互作用。当睡眠不足时,身体的交感神经系统会被激活,皮质醇的昼夜节律被打乱,同时促炎细胞因子水平升高,这些变化会直接干扰胰岛素信号通路,降低外周组织对胰岛素的敏感性,还会通过影响瘦素、饥饿素的分泌失衡刺激食欲,进一步加重代谢紊乱;而睡眠过多并非单纯的 “休息充分”,往往反映了睡眠质量差、睡眠碎片化,或是抑郁、睡眠呼吸暂停等潜在健康问题,这些问题本身就是胰岛素抵抗的危险因素,同时过长的睡眠时间还会减少身体的活动量,促进久坐行为,加剧代谢异常。反过来,代谢异常也会成为睡眠的 “破坏者”,血糖控制不佳的人群,更容易出现夜尿增多、神经病变性疼痛、睡眠呼吸暂停等问题,进一步破坏睡眠结构和时长,由此形成 “睡不好→代谢乱→更睡不好” 的恶性循环。
仍需要注意的是,这项研究属于横断面观察性研究,暂时无法直接推导睡眠时长与胰岛素抵抗之间的因果关系,且研究中睡眠时长的数据基于参与者的自我报告,可能存在一定的回忆偏倚,同时未区分夜间睡眠和日间午睡的不同影响,这些都是研究的局限性。
但即便如此,该研究仍为临床实践和大众的健康生活方式,提供了重要的启示:在糖尿病的防治中,睡眠管理不应再被边缘化,而应与饮食、运动并列为核心干预措施,以往 “一刀切” 的睡眠建议(如 “每天睡足 8 小时”)并不科学,个性化的睡眠指导才是关键。对于糖尿病高危人群,医生可结合其睡眠模式,制定针对性的睡眠处方,包括工作日的睡眠时长建议和周末的补觉策略;对于普通人群而言,7 小时 18 分钟可以作为工作日睡眠的参考基准,不必迷信固定的睡眠数字,也无需为偶尔的睡眠不足过度焦虑。
总的来说,这项研究将 “睡眠过多或过少都不利于健康” 这一模糊的常识,转化为了精准的数值参考,让我们明确了工作日睡眠的 “黄金时长”,也认清了周末补觉的双面性——用好了是弥补睡眠负债的救赎,用过了就是扰乱代谢的陷阱。而对普通人而言,睡眠管理的核心从来不是凑够某个固定数字,而是找到适合自己的睡眠节奏,保持规律的作息,避免睡眠时长的极端情况,让睡眠真正成为身体代谢的 “守护者”,而非 “干扰者”。毕竟,睡觉的最终目的,是为了让我们醒来后拥有更好的状态,而非为了完成某个数字指标。
参考文献:
Zhanhong Fan, Ruotong Wei, Tian Chen, et al. Association of weekday sleep duration and estimated glucose disposal rate: the role of weekend catch-up sleep. BMJ Open Diabetes Research & Care (2026). DOI: 10.1136/bmjdrc-2025-005692.
原标题:「7小时18分钟」是每日最佳睡眠时长!最新大型观察性研究:这个睡眠黄金时长能保持健康+预防糖尿病,周末补觉超 2 小时反伤代谢
本文作者:lcc,转载于微信公众号:生物谷(ID:BIOONNEWS),转载引用请注明原出处