
有多少人失眠呢?2016中国11.6万人群调查显示中国失眠人群为15%。由于睡不好日间功能受损,徒生多种不适及烦恼,长期睡眠不足易致心脑血管病,抑郁焦虑、糖尿病、肥胖、认知记忆、免疫功能受损并可增加其不良转归。怎样才能不失眠,睡个好觉呢?
现代医学主要治疗方法是失眠认知行为治疗(Cognitive Behavioral Therapy for Insomnia,CBT-I)、药物治疗及其它治疗,大多数患者经过专业规范治疗都能获的健康良好睡眠,乐享人生。传统的失眠认知行为治疗(CBT-I)近年获得全球100多个随机对照试验支持其有效性,已纳入包括中国及全球各国指南。CBT-I被推荐为首选一线治疗方法,但是,传统的CBT-I治疗是由专业治疗师与患者面对面、每周一次,每次60-120分钟6-8周的一对一治疗。面对庞大求治心切诉求多、病情复杂的失眠人群,CBT-I专业治疗师明显不足而且交通往返不便、费用高,各级医疗机构压力山大,无法应对。
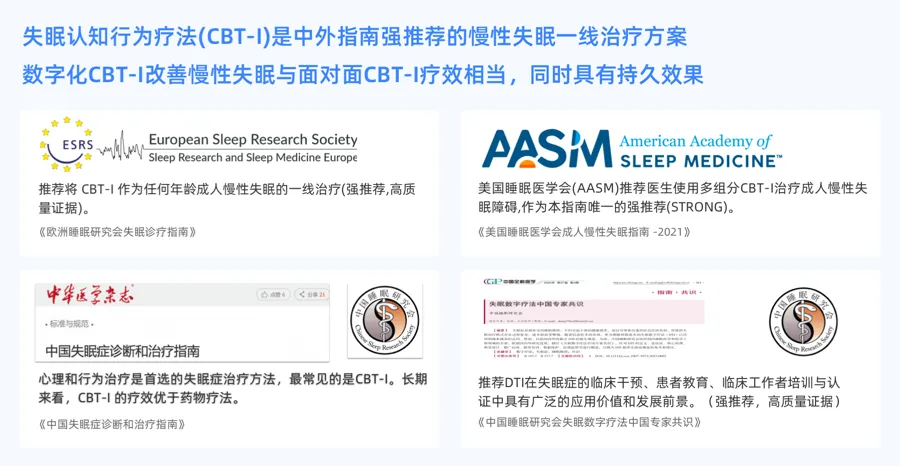
近年研发并进入临床的失眠数字认知行为疗法(dCBT-I)改变了失眠患者医患交流模式,大量RCT研究证实(digital Cognitive Behavioural Therapy for Insomnia,dCBT-I)可规避治疗师不足远程医疗困难的临床囧境。2020年美FDA批准由pear研发的首款数字化失眠认知行为疗法(dCBT-I)Somryst产品上市,由于可实现远程居家及低成本有效治疗,迅速推动失眠数字化医疗的临床应用,国际不断推出智能化数字化产品,国内也研发多款类似产品服务临床。2023年欧州睡眠研究失眠指南首次将dCBT-I与传统的CBT-I同时A级推荐于为失眠障碍一线首选治疗方法,2023-2024年中国积极跟进相继发布《失眠数字疗法中国专家共识》及《失眠症数字疗法的中国专家共识》,dCBT-I开始走进各级失眠诊疗临床。
01 什么是失眠?
失眠是指尽管有适当的睡眠机会和环境依然入睡困难、睡眠维持困难(夜醒多)导致个体对睡眠的时间和/或质量不满意,并存在日间功能受损的一种主观体验。最主要的痛点是入睡困难、夜间觉醒多、早醒和日间功能受损,短期失眠障碍是指睡眠紊乱及日间症状持续不足3月;慢性性失眠是指每周至少3次睡眠紊乱及相关日间症状,至少持续≧3月。慢性失眠占失眠人群10%左右,是dCBT-I主要干预人群。
02 什么是数字化失眠认知行为疗法(dCBT-I)?
是由软件程序驱动,为失眠障碍患者提供基于循证医学证据的经典的CBT-I的数字化诊疗方法。交互诊疗方式由经典的医生或专业治疗师与患者面对面或电话远程网络改为经由手机平板电脑展开的4-8周治疗。dCBT-I 延续了传统 CBT-I的效果,不受时间、空间制约,以在线平台的形式提供内容丰富图文、语音、视频和聊天机器人等不同形式干预,并通过后台人工智能和大数据模型技术针对实时采集的患者睡眠数据动态调整干预方案,体现个性化和精准干预。交互更加方便快捷是一种高效低成本的诊疗方式,尤适用于边远地区、大事件(如疫情)发生、多人群失眠的干预及短期或长程管理。
03 什么是dCBT-I技术?
dCBT-I是一组多成分的行为修正、认知重建的非药物心理行为治疗失眠的干预方法,包括刺激控制、睡眠限制、放松技术、睡眠卫生教育、认知疗法5大技术,其中前三项被国际指南推荐为单一使用有效的方法,睡眠卫生教育需与其它技术联合应用,才能更好获益。一般设计为疗程4-8周。包括初始的睡眠数字化评估及最后一周的康复防复发治疗,其间的治疗技术可个体化选择,单一技术或联合治疗。
04 dCBT-I主要干预的靶点是什么?
主要干预的靶点是入睡困难、睡眠维持困难、过度觉醒、负性认知及睡眠觉醒昼夜节律紊乱,治疗后患者睡眠驱动力增加、过度觉醒减低、心理压力减低,更易放松,错误认知纠正、睡眠觉醒昼夜节律稳定,患者主客观睡眠质量及日间功能科获较为明显改善。
05 dCBT-I的3种交互方式
①引导式dCBT-I:数字程序+治疗师引导;②支持式dCBT-I:面对面治疗的辅助工具,用于完成治疗的任务;③自动dCBT-I:自助式使用媒体交互和算法定制的数字程序。临床研究表明有线上治疗师参与引导的方法能跟多获益。目前不同方式的疗效评估显示:疗效依次为CBT-I>有治疗师参与的 dCBT-I>无治疗师参与的 dCBT-I,在有条件的情况下优先选择面对面 CBT-I治疗,在医疗资源缺乏或经济负担较重的情况下更推荐无治疗师参与的 dCBT-I或有治疗师参与的dCBT-I 。
06 dCBT-I有效率?有哪些获益?
主要获益①4-8周疗效与镇静催眠药相当,长期治疗更为有效;②与药物治疗比较,治疗后持续改善睡眠时间更长久,不良反应少;③.提高患者睡眠自我管理能力,减少或应对复发;④助力药物减停。
07 那些人群能从dCBT-I中获益?
目前临床研究有效人群为:①短期、慢性和阈下失眠症(任何年龄成人)均效果显著,需要快速改善失眠者可与药物联用;②特殊人群:孕产妇、青少年和老年人的失眠症治疗,具有良好的有效性和安全性;③对失眠症合并慢性躯体疾病(如疼痛)或精神障碍的患者有较好的疗效和安全性。2023欧州指南推荐:无论有否共患病均推荐CBT-I为一线治疗方法。
08 哪些人群不宜使用dCBT-I?有副作用?
刺激控制疗法及睡眠限制方法不宜用于躁狂、癫痫、异态睡眠、易跌倒人群;睡眠限制技术慎用于阻塞性睡眠呼吸障碍(OSA)人群,有研究表明CBT-I治疗有助于增加OSA与失眠共患者PAP治疗依从性。睡眠限制治疗早期,给与患者睡眠时间过短易出现日间疲劳及思睡,需个体化限定睡眠时间。
09 dCBT-I治疗失败原因
dCBT-I的基本条件时要求接受治疗者能简单使用手机或平板电脑简单操作和交流,dCBT-I治疗失败人群主要是工作繁忙,依从性低差者,临床研究显示依从性好者能更早更多获益。
10 总结
dCBT-I作为新型远程治疗方式能提供高效低成本、相当于CBT-I治疗的同质化诊疗服务,但在我国还刚刚起步,临床的诸多问题需在实践中进一步完善,抗击失眠仍在路上。
原标题:《抗击失眠的利剑:数字化失眠认知行为疗法》
本文作者:邓丽影教授,转载于微信公众号:中国睡眠研究会(ID:zgsmyjh),转载引用请注明原出处